Il “Giovanni Paolo II” avvia una nuova procedura per allungare le aspettative di vita per i malati di tumore al pancreas, importata dal Giappone.
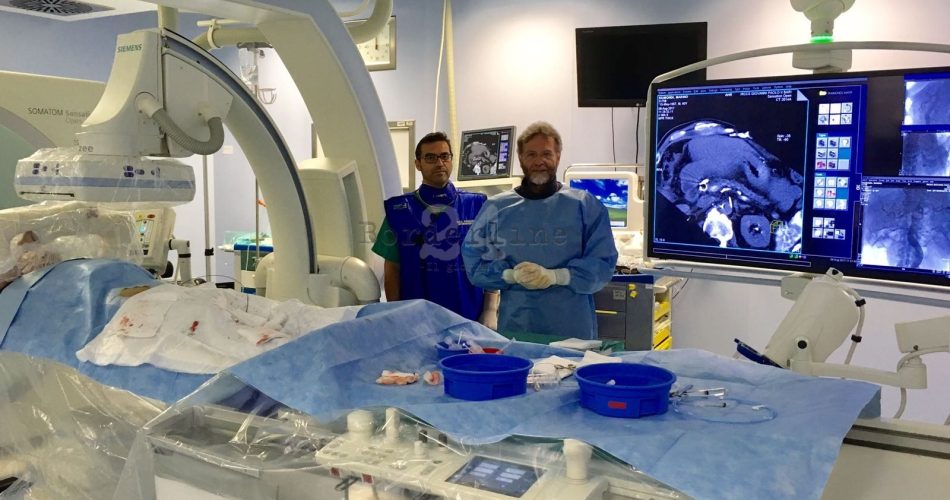
Qualche settimana fa l’unità Operativa di Oncologia Interventistica e Medica Integrata, diretta dal dottor Cosmo Damiano Gadaleta, con l’ausilio di un gruppo di oncologi medici afferenti al reparto di Oncologia Medica Integrata, del quale è responsabile il dottor Girolamo Ranieri, ha applicato una tecnica importata dal Giappone (dove i pazienti con cancro pancreatico non operabile sopravviventi ad un anno grazie alla terapia locale intra-arteriosa sono oltre il 41 per cento).
“La tecnica consiste nell’attuazione di un trattamento loco-regionale mini-invasivo di tipo ‘combinato’, fisico e chimico, per così dire, chirurgico e medico- spiega il dottor Gadaleta- In un primo tempo, nel corso di un intervento radio-chirurgico mini-invasivo (accesso percutaneo di 2 millimetri), eseguito in sala operatoria angiografica con l’ausilio di angiografia, TAC ed Eco, il chirurgo radio-oncologo, dopo una meticolosa e lunga identificazione radiologica, ‘a cielo coperto’, di tutte le numerose piccole arterie che giungono al pancreas e al suo tumore dagli organi vicini, procede dall’interno dei vasi alla loro ‘chiusura’ con emboli metallici e colla, lasciando ‘aperta’ una sola via di accesso in corrispondenza della coda del pancreas: qui viene piazzato un cateterino per poter procedere al secondo tempo terapeutico. A questo punto, attraverso il cateterino, si procede a una lenta e prolungata somministrazione di chemioterapico. In questo modo, tutto il pancreas, compreso il tumore e le sue diramazioni che abbracciano i vasi sanguiferi e i visceri addominali vicini (duodeno, vena porta, arteria epatica e splenica) sono lentamente e continuamente perfusi con piccole ma ininterrotte quantità di chemioterapico che, un po’ alla volta, fa ‘restringere’ il tumore, fino a renderlo trattabile ulteriormente con altre modalità (elettroporazione e/o chirurgia tradizionale)”.
Tale procedura, già da sola, consente la più lunga sopravvivenza oggi raggiungibile nei pazienti con cancro pancreatico, pari a circa 30 mesi. Ulteriori trattamenti locali, quali l’elettro-chemioterapia (elettroporazione reversibile più bleomicina), unitamente all’ipertermia esterna non invasiva e ad una quota di chemioterapia sistemica (chemio-ipertermia, di cui è dotato l’istituto barese) potranno ulteriormente prolungare questo prezioso lasso temporale.
Il primato firmato dall’Istituto tumori restituisce speranza a quanti sono entrati nel tunnel del carcinoma del pancreas, un tumore con una prognosi molto severa, essendo la quarta causa di decesso tra le malattie oncologiche. La biologia del tumore si caratterizza per una scarsa risposta a tutte le terapie, sia di tipo chirurgico, sia di tipo chemioterapico e radioterapico. Per di più, il tumore si diffonde rapidamente mandando cellule figlie nei vasi linfatici che rivestono i nervi, molto numerosi nel distretto anatomico in cui si trova il pancreas, detto retroperitoneo. Ciò spiega il motivo della comparsa di dolore vivo, penetrante e progressivamente crescente come primo sintomo di malattia. Purtroppo, meno del 10 per cento dei pazienti può giovarsi dell’intervento chirurgico radicale (stadio I-II). Questi pazienti operati vengono successivamente trattati con chemioterapia sistemica ed, eventualmente, anche con radioterapia locale, ottenendo una sopravvivenza mediana di soli 20 mesi.
La nuova tecnica pioniera, che fa il paio con la procedura sperimentale di elettroporazione irreversibile del pancreas per via percutanea e sotto guida combinata TAC-ecografica, applicata dall’Oncologico già nel 2012 per la prima volta in Italia, inaugura una vera ‘Pancreas Unit’ in grado di offrire prestazioni eccellenti per tumori “difficili da trattare” in pazienti provenienti da tutto il territorio nazionale e anche dall’estero, come già avviene per patologie tumorali polmonari ed epatiche.