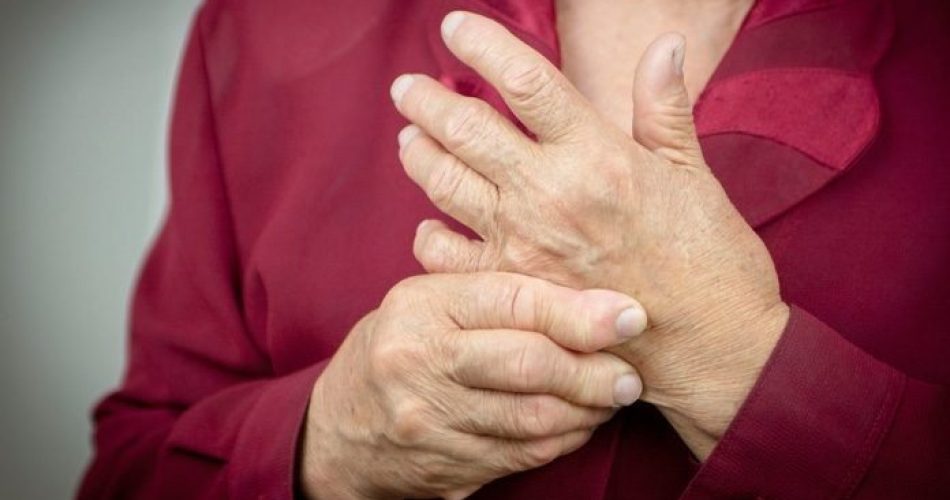
L’artrite reumatoide è una patologia infiammatoria cronica che colpisce le articolazioni diartrodili (dotate di membrana sinoviale), anche se può interessare potenzialmente tutti i distretti corporei.
Colpisce maggiormente le donne di mezza età (picco d’esordio tra i 40 e i 60 anni).
Tra le cause è da riscontrarsi una predisposizione genetica (è una malattia che presenta frequentemente familiarità e presenta una associazione con la positività all’antigene HLA-II e HLA-DR4 che presenta una prognosi peggiore), sulla quale va ad agire un fattore scatenante, più frequentemente di natura infettiva, che determina una attivazione della risposta immunitaria, con conseguente reazione infiammatoria e una SINOVITE ACUTA, che se non trattata correttamente può automantenersi e cronicizzare.
Le manifestazioni cliniche dell’artrite reumatoide possono essere suddivise in 3 categorie:
- ARTICOLARI: poliartrite (colpisce più di 4 articolazioni), simmetrica, progressiva e spesso erosiva. Colpisce più frequentemente le mani, i piedi e i polsi ma anche ginocchia, caviglie e colonna vertebrale.
I pazienti lamentano dolore presente anche a riposo, più acuto al risveglio e dopo un periodo di inattività, rigidità articolare, debolezza e facile affaticabilità.
Le articolazioni si presentano spesso calde e tumefatte, dolenti anche alla palpazione. Possono inoltre deformarsi nelle fasi più avanzate della malattia.
- PARA-ARTICOLARI: Tenosinoviti e borsiti
- EXTRA-ARTICOLARI: Noduli reumatoidi, sierositi, vasculiti.
La diagnosi si basa sull’esame obiettivo e su una serie di indagini di laboratorio e strumentali. Sarà lo specialista reumatologo a richiedere degli esami specifici in base al quadro clinico e alle caratteristiche del paziente.
Dal punto di vista terapeutico gli obiettivi principali sono:
- il controllo del dolore
- blocco dell’evoluzione della malattia, in particolare dell’erosione e del danno osseo conseguente.
La terapia farmacologica, sia essa classica o biologica, agisce sui meccanismi patogenetici per contrastare l’evoluzione della malattia.
La terapia sintomatica ( analgesici, steroidi, anti-infiammatori) è volta alla riduzione del dolore e al miglioramento della qualità di vita del paziente affetto.
Il trattamento riabilitativo ha lo scopo di mantenere l’articolarità e la funzionalità delle articolazioni colpite attraverso un lavoro distrettuale specifico e ove necessario attraverso una rieducazione globale.
Tra le articolazioni piu’ colpite, come accennato sopra, abbiamo mani e piedi.
La riabilitazione delle mani predilige esercizi di terapia occupazionale e di rinforzo della muscolatura interossea, associato ad esercizi per la motricità fine delle dita.
Per quanto riguarda i piedi, è importante lavorare sull’articolarità della caviglia e puntare sugli esercizi di propriocezione e di rinforzo degli stabilizzatoRi di caviglia al fine di dare maggior equilibrio al paziente e consentire una deambulazione il più fluida possibile, con lo scopo di evitare l’insorgenza di disturbi posturali secondari (ad esempio lombalgie, contratture muscolari, sd del piriforme ecc..)
In alcuni casi è fondamentale effettuare un’analisi del cammino mediante esame baropodometrico con lo scopo di correggere eventuali alterazioni del passo anche mediante ortesi specifiche che risultano particolarmente efficaci nel trattamento del dolore.
L’esercizio terapeutico globale si pone come obiettivi il recupero, il mantenimento ed il miglioramento dell’articolarità, della forza muscolare, della capacità aerobica. Ha inoltre effetti benefici sulla riduzione del dolore, sulla funzionalità globale e sul rinforzo muscolare.
Anche la terapia strumentale a scopo antalgico (laser, ultrasuono, tens, tecar ecc..) svolge un ruolo positivo nel percorso riabilitativo del paziente consentendo di controllare il dolore e l’infiammazione e in alcuni casi di favorire la guarigione dei tessuti.